Insuficiencia renal crónica e hiperuricemia

La hiperuricemia es el aumento de la concentración del ácido úrico en sangre. La hiperuricemia puede ser asintomática u ocasionar enfermedades.
¿Qué enfermedades se asocian a la hiperuricemia?
- Hiperuricemia asintomática.
- Artritis gotosa aguda.
- Gota tofácea.
- Nefropatía por ácido úrico.
- Nefrolitiasis úrica.
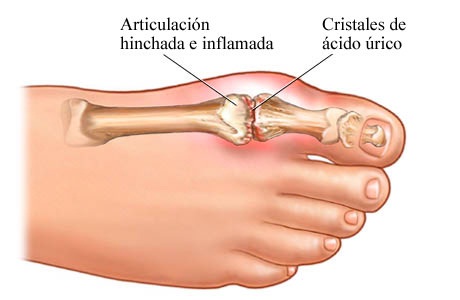
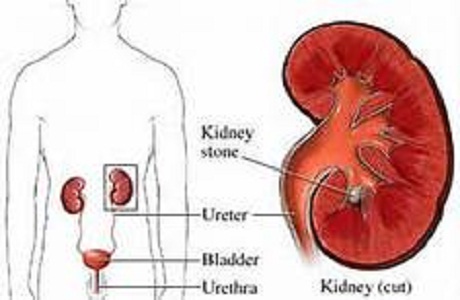
El ácido úrico es uno de los productos metabólicos resultantes de la degradación de las bases purínicas (adenina y guanina). Sus valores pueden elevarse por aumento de la degradación de purinas (endógenas o provenientes de la dieta) o por disminución de su eliminación.
Etiopatogenia de la hiperuricemia
Primaria
- Por aumento de la producción de ácido úrico
- Idiopática.
- Glucogenosis
- deDéficit parcial de la hipoxantina-guanina-fosforribosiltranferasa (síndrome de Seegmiller- Kelley) o total (síndrome de Lesch-Nyham)
- Déficit de fosfofructoaldolasa
- Por disminución de la excrección renal
- Hiperactividad de la fosforribosil-pirofosfato sintetasa.
- Por disminución de la excrección renal
- Idiomática: defecto selectivo de secreción tubular de ácido úrico.
Secundaria
- Incremento de la producción
- Sobreingestión calórica, de purinas, fructosa o etanol
- Aumento del catabolismo: (ejercicio físico intenso o convulsiones).
- Enfermedades con aumento de recambio celular: psoriasis, neoplasias, enfermedades linfomieloproliferativas
crónicas - Mononucleosis infecciosa, anemias hemolíticas crónicas
- Disminución de la excreción renal
- Patología renal: insuficiencia renal aguda/crónica, HTA, nefropatía uricémica familiar juvenil
- Intoxicación crónica por plomo
- Acidosis metabólica/respiratoria
- Hipertiroidismo/ hiperparatiroidismo
- Gestosis, cetosis
- Fármacos: diuréticos (tiazidas, furosemida, etacrínico), salicilatos o fenilbutazona en dosis bajas, levodopa, eufilina, ácido nicotínico, laxantes de contacto, tuberculostáticos (etambutol,pirazinamida), citostáticos (ciclosporina A), vitamina B12, antirretrovirales (ritonavir,didanosina).
De todas ellas, la más frecuente es la disminución del aclaramiento renal de ácido úrico, que supone el 90% de los casos.
El alopurinol es un inhibidor competitivo de la xantinoxidasa, enzima responsable de la conversión de hipoxantina a xantina y de xantina a ácido úrico. Por ello disminuye la concentración plasmática y la excreción renal de ácido úrico. Habitualmente es bien tolerado, aunque puede causar intolerancia digestiva y reacciones de hipersensibilidad.
Recientemente, se encuentra disponible otro fármaco, el febuxostat, inhibidor no purínico potente y selectivo de la xantinooxidasa. Constituye una alternativa en pacientes gotosos en los que el alopurinol no se tolere o no sea efectivo .En pacientes con Enfermedad renal crónica (ERC) leve o moderada, la administración de febuxostat ha demostrado una eficacia superior y una seguridad similar al alopurinol, sin necesidad de ajustar dosis.
Por su parte, la colchicina está indicada en el tratamiento del ataque agudo de gota. En pacientes con FG entre 30 y 50 ml/min/1,73m2 debe reducirse la dosis. Por debajo de 30 ml/min/1,73m2, el uso de colchicina está contraindicado.
Algunos autores recomiendan el tratamiento de la hiperuricemia asintomática con alopurinol sólo en los pacientes con ERC (especialmente con concentraciones de ácido úrico mayor de 8 mg/dl).
En general ninguna guía de práctica clínica recomienda el tratamiento de la hiperuricemia asintomática en población general.
Cari Martínez.







Comentarios recientes